О различных аспектах антикоагулянтной терапии поговорили Антон Владимирович Родионов и Евгения Викторовна Якушева. Что нового в антитромботической терапии на начало 2026 года, какая взаимосвязь фибрилляции предсердий и когнитивных нарушений, нейропротекция и выбор правильной терапии? Это и многое другое обсудили эксперты, а также ответили на прикладные вопросы слушателей.
Новости антитромботической терапии 2025 года
Главная новость для кардиологов - это появление российских рекомендаций по фибрилляции предсердий 2025 года, которые определенным образом сочетаются с рекомендациями Европейского общества кардиологов 2024 года.

Эти рекомендации гармонизированы между собой: российские рекомендации пишутся под влиянием европейских, но имеют некоторое количество отличий.

В прошлом году обсуждался тот факт, что европейцы убрали из названия шкалы CHA2DS2-VASc две последние буквы, которые характеризовали гендерную составляющую этой шкалы.
Это произошло потому что в последние годы говорили, что этот женский пол не играет такой роли в риске тромбообразования, и европейцы сделали шкалу CHA2DS2-VA.
Российские рекомендации более консервативные, и российские эксперты оставили пока шкалу CHA2DS2-VASc, просят врачей продолжать считать этот пол. Но это гендерное неравенство, на самом деле де-факто устранено.
В тексте рекомендации написано почему российские эксперты оставляют шкалу CHA2DS2-VASc, в т.ч. из соображений, чтобы экспертам страховой компании удобнее было штрафовать.
Практический аспект, на взгляд эксперта, немаловажный.
Что делать, если пациент набирает 1 негендерный балл?
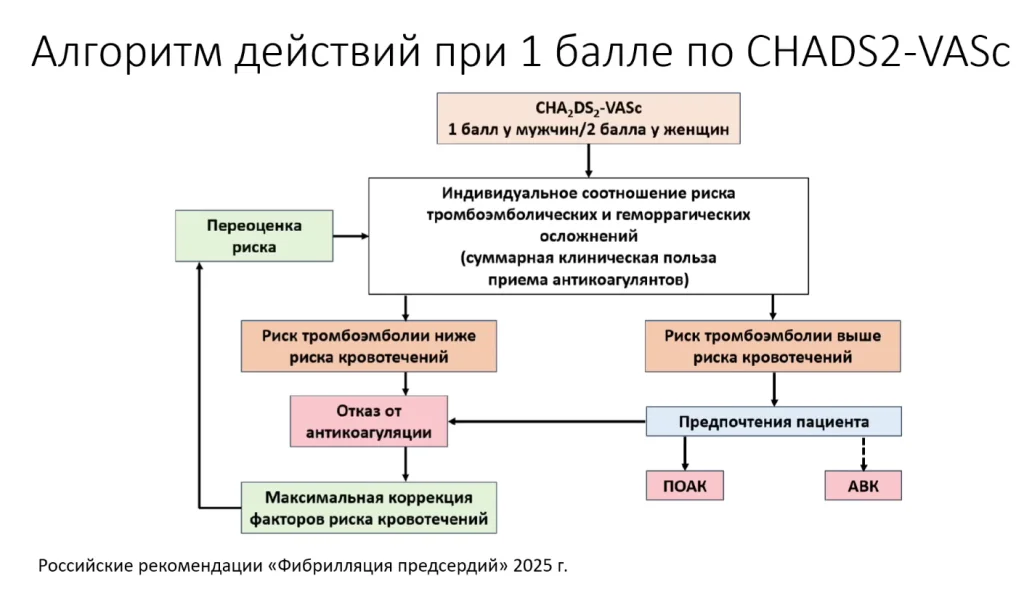
По опыту эксперта чаще всего это портрет молодого мужчины лет 55 с артериальной гипертензией, у которого на фоне синдрома праздничного сердца, появилась фибрилляция предсердия. Это такой самый частый один балл.
Нужно в этой ситуации назначать антикоагулянты или нет? Рекомендации позволяют сделать и так, и так.
Важно! Единственное, чего нельзя в этой ситуации делать — это назначать аспирин.
То есть либо мы не делаем вообще ничего, либо назначаем прямые пероральные антикоагулянты.
На рисунке выше представлен удачный по мнению эксперта алгоритм. Т.е. врач оценивает риски тромбоза и риски кровотечений. Если у пациента высокие риски кровотечения, например:
- злоупотребление алкоголем,
- хронический болевой синдром, требующий приема нестероидных противовоспалительных препаратов,
- хроническая болезнь почек,
то в этой ситуации можно воздержаться от антикоагулянтной терапии, сфокусировав свои усилия на изменении этих модифицируемых факторов риска кровотечения.
Также остается ответ (тоже правильный), который называется “предпочтение пациента”. С пациентом тоже можно поговорить и спросить его точку зрения на этот счёт.
Но практика показывает, что большинство врачей всё-таки и при одном балле назначают антикоагулянты.
Отличие рекомендаций
Ключевое отличие российских рекомендаций от рекомендаций европейских — это сроки кардиоверсии у пациента с пароксизмом фибрилляции предсердия, который не получает антикоагулянты.

В Европе в прошлом году этот срок сократили до 24 часов.
Это рекомендация с уровнем экспертов С и авторы рекомендаций говорят, что это их консолидированное мнение с точки зрения безопасности пациента, потому что у неантикоагулированного пациента уже даже после 12 часов тромбогенный потенциал увеличивается.
Но в России пока оставили 48 часов.
Эксперты также становятся заложниками системы организации здравоохранения, потому что для того, чтобы с двух суток в месяц перейти на одни сутки, нужно менять критерии качества, маршрутизацию пациентов. А для нашей необъятной страны без преувеличения это определённые проблемы.
Важно помнить, что чем раньше врачи восстанавливают ритм у ранее не антикоагулированного пациента (речь идет, как правило, о первом пароксизме), тем лучше, и принудительно ждать 48 часов не надо.
Схемы антитромботической терапии
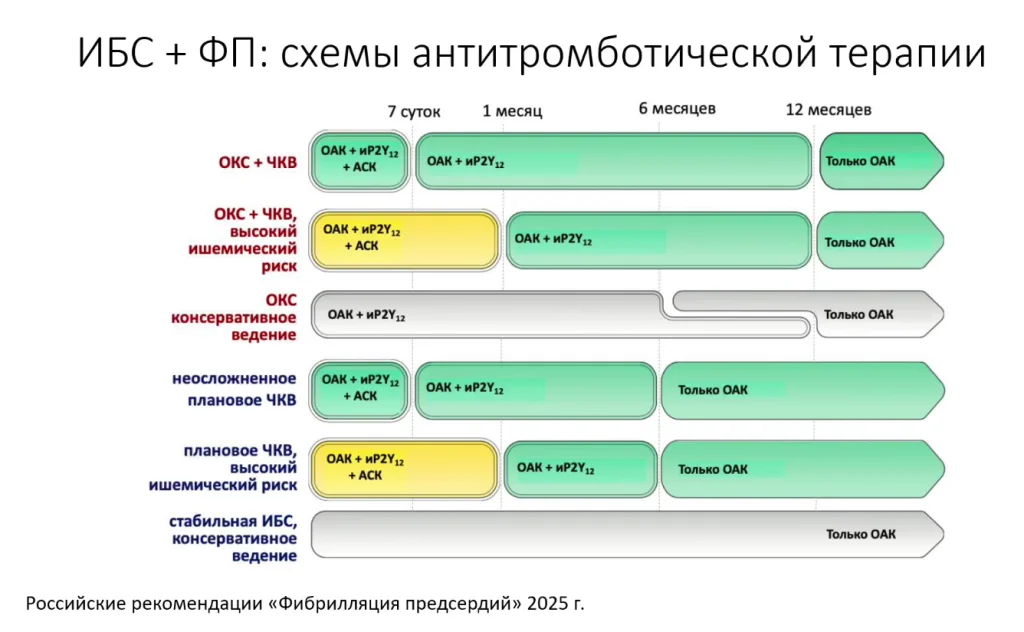
Больше всего вопросов касается ситуаций, когда пациент вроде должен получать и антикоагулянты за фибрилляцию предсердий, и антиагреганты за атеросклеротическое сердечно-сосудистое заболевание.
Прежде всего это касается пациентов, либо перенесших:
- острый коронарный синдром,
- либо плановое стентирование.
Рисунок выше на сегодняшний день полностью гармонизирован, и впервые появился в европейских рекомендациях 2024 года, и в таком виде его полностью отзеркалили в российских рекомендациях.
Инфаркт миокарда, острый коронарный синдром - продолжительность тройной антитромботической терапии, включающей в себя антикоагулянты два антиагреганта от недели до месяца. Этот срок зависит от риска тромбоза стента, от риска подострого тромбоза стента, у кого он выше.
Если это:
- критическая анатомия стентирования ствола,
- протяжённое стентирование,
- бифуркационное стентирование,
- неустранимые факторы риска, например, сахарный диабет, продолжение курения,
- технически сложное стентирование,
- повторный инфаркт миокарда,
тогда лучше тройную терапию, если нет высокого риска кровотечения, продлить до месяца. Далее, в любом случае, переходить на двойную терапию.
Особенности
Здесь есть ряд нюансов, которые касаются выбора антиагреганта, которые касаются выбора дозы антикоагулянта.

Важно! В составе комбинированной антитромботической терапии предпочтительно использовать не мощные ингибиторы иP2Y12, такие как тикагрелор, прасугрел, а клопидогрел.
Важно правильно соблюдать дозы антикоагулянтов в этих схемах. Например, для дабигатрана предпочтительно 110 мг 2 раза в день, для ривароксабана 15 мг−2 раза, для апиксабана полная доза 5 мг 2 раза в день.
Более подробно о новостях в антикоагулянтной терапии, а также терапии после инфаркта миокарда, при онкологических заболеваниях, смотрите в видеолекции экспертов.